今回はHPVワクチン(子宮頸がんワクチン)のお話です。
HPVはhuman papilloma virus:ヒトパピローマウイルスの略です。
HPVは、性的接触のある女性であれば50%以上が生涯で一度は感染するとされているとても一般的なウイルスで100種類以上の異なった型があり、子宮頸がんをはじめ、肛門がん、膣がんなどのがんや、尖圭コンジローマ等、多くの病気の発生に関わっています。
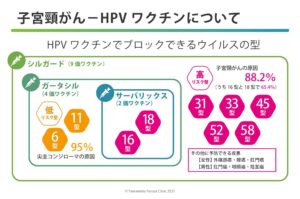
子宮頸がんを引き起こす発がん性を持つのはHPVのうちの13種類(16、18、31、33、35、39、45、51、52、56、58、59、68)で、高リスク型とも言います。なかでも子宮頸がんの70%以上は16型、18型の2つが原因になっています。
ドイツのがん研究センターのハラルド・ツア・ハウゼン教授が、「子宮頸がんの原因がHPVである」という仮説を発表したのが1976年、その後、1983~1984年に、子宮頸がんを起こすHPV16とHPV18の2種類のパピローマウイルスを共同研究者ともに同定しました。これにより、2008年にノーベル生理学医学賞が授与されました。ちなみに、この時同時に受賞したのは、ヒト免疫不全ウイルスを発見したリュック・モンタニエとフランソワーズ・バレ=シヌシでした。
また、HPVは「先の尖ったイボ」が性器周辺にできる尖圭コンジローマ(HPV6型、11型)という病気や腟がん、外陰がん、喉頭咽頭がん、肛門がん、陰茎がんなどの悪性腫瘍病変の原因となることも分かっています。
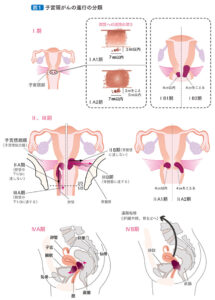
子宮頸がんは、子宮頸部にできるがんのことです。子宮下部の管状の部分を子宮頸部、子宮上部の袋状の部分を子宮体部と呼び、それぞれの部位に生じるがんを子宮頸がん、子宮体がんといいます。 子宮頸がんは子宮がんのうち約7割程度を占めます。以前は発症のピークが40~50歳代でしたが、最近は20~30歳代の若い女性に増えてきており、30歳代後半がピークとなっています。
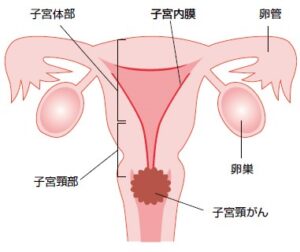
国内では、毎年約1万人の女性が子宮頸がんにかかり、約3000人が死亡しており、また2000年以後、患者数も死亡率も増加しています。
子宮頸がんのほとんどは、ヒトパピローマウイルス(HPV)というウイルスの感染が原因であることがわかっています。このウイルスは性的接触により子宮頸部に感染します。HPVは男性にも女性にも感染するありふれたウイルスであり、性交経験のある女性の過半数は、一生に一度は感染機会があるといわれています。しかしHPVに感染しても、90%の人においては免疫の力でウイルスが自然に排除されます。ところが、10%くらいの人ではHPV感染が長期間持続してしまいます。このうち自然治癒しない一部の人は、CIN(子宮頸部上皮内腫瘍 carcinoma in situ)やAIS(上皮内腺癌 adenocarcinoma in situ)という前がん病変を経て数年以上をかけて子宮頸がんに進行します。がんになる前の状態であるCINやAISの時期には症状がなく、おりものや出血、痛みもありません。このため、進行してから発見されることも多くあり、子宮頸がんのためにお子さんを埋めなくなってしまう女性も多くいらっしゃいます。
HPVの感染を予防することにより子宮頸がんの発症を防ぐHPVワクチンが開発され、現在世界の130カ国以上において国のプログラムとして接種が行われています。現行のHPVワクチンにより子宮頸がんの60~70%を予防できると考えられており、WHOはその有効性と安全性を確認し、性交渉を経験する前の10歳代前半に接種をすることが推奨されています。欧米先進国や日本においても、ワクチン接種によりHPV感染率や前がん病変の頻度が接種をしていない人に比べて減少することが明らかになっています。
実はHPVワクチンの開発の歴史は古くて、1991年にはすでに第1世代のHPVワクチンが開発されています。オーストラリアのクイーンズランド大学のイアン・フレイザーとジアン・ジョウ(周健)の2人はVLP(virus like particle)という「DNAを含まないウイルスの殻の一部」を使ったHPVワクチンの基礎技術を開発し、特許を取得しました。2001年にはワシントン大学のローラ・コートスキーがHPV16だけからなるワクチンの有効性を示し、最終的なワクチンはクイーンズランド大学、ジョージタウン大学医療センター、ロチェスター大学、および米国国立がん研究所の研究者によって作成されました。この技術はCSL(オーストラリア)、メルク(現MSD)により子宮頸がんを予防するためのHPV16、18に加えて尖圭コンジローマを予防するHPV6、11を含んだ4価のワクチンとして開発され、2006年にアメリカで「ガーダシル」という商品名で承認されました。グラクソ・スミスクライン(イギリス)もまたこの特許を使い独自のアジュバント(免疫賦活剤)技術を組み合わせてHPV16、HPV18の2価のワクチン(商品名:サーバリックス)を開発しました。
日本では、2005年に開発が開始され、2009年にグラクソ・スミスクラインのサーバリックスが承認・販売されました。遅れて2011年にガーダシルも承認され、2013年4月より定期接種となりましたが、接種後に多様な症状が生じたとする報告があったため、2013年6月から自治体による積極的勧奨は差し控えられていました。
現在では、このような多様な症状の原因がワクチンであるという「科学的な証拠はない」ことが確認され、厚生労働省専門部会においても因果関係は否定されています。世界的な大規模安全性データでもワクチンとこれらの「多様な症状」の間に因果関係はないことが分かっています。
実はHPVの分布には地域差があり、欧米に比べて日本などのアジア圏では16、18の比率が低いことが知られていましたが、2021年には対応するHPVの型が9種類(尖圭コンジローマ:6、11の2種類、子宮頸がん:16、18、31、33、45、52、58の7種類)に増えたシルガード9が発売されました。これにより、日本人の子宮頸がんの原因となるHPV型の 88.2%をカバーできるようになりました。
図は2020年の世界における子宮頸がんの罹患数と死亡数です。世界では、年間約60万人の女性が子宮頸がんに罹患し、約34万人が子宮頸がんによって死亡しています。

米国では2009年にはガーダシルの男子への接種が承認され、2014年にはシルガード9の接種が開始されています。これにより、オーストラリアやニュージーランドや欧米での子宮頸がん罹患率は減少しています。
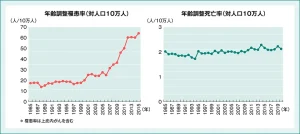
日本では、年間約10,000人の女性が子宮頸がんに罹患し、約2,900人が子宮頸がんによって死亡しています。日本における子宮頸がんの罹患率および死亡率は増加傾向にあります。
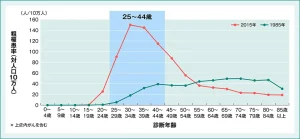
20〜30歳代の世代における女性特有のがんについてみてみると、乳がんや卵巣がん、子宮体がんと比較して、子宮頸がんの罹患率は増加傾向です。また、死亡率においても、他のがん種では、ほぼ横ばいの推移となっている一方、子宮頸がんの死亡率は増加傾向なのです。
未だに多人数性交渉がHPV感染/子宮頸がん発症のリスクだと言っている人がいますが、以前の私のブログでも書いた通り、これは明らかな間違いです。
子宮頸がんはワクチンで予防が可能で、子宮頸がんに罹患するリスクを下げることができるのは世界の常識なのです。
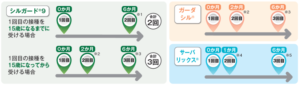
HPVワクチンは性交渉開始前に接種しておくことで効果を最大限に発揮することができます。小学校6年~高校1年相当の女の子が接種対象になります。原則として3回接種が必要ですが、特にシルガード9では「1回目の接種を15歳になるまでに受ける場合」は6か月の間隔で2回接種で済むため、なるべく早く接種をしておいた方が良いです。
HPVワクチンリーフレット概要版 https://www.mhlw.go.jp/content/10900000/000901219.pdf
HPVワクチンリーフレット詳細版 https://www.mhlw.go.jp/content/10900000/000901220.pdf
なぜこのように接種方法が変わったのか、について説明します。
もともとHPVワクチンは他のワクチンと異なり、接種が12~15歳ごろで、効果を得るのが20~40歳ごろと接種と有効性の時期が離れているため、「予防効果=抗体価がどれだけ持続するか?」が問題でした。このため、なるべく長く効果を持続させるために、1回目+2回目の基礎免疫に加えて、6か月後に3回目のブーストを入れて接種計画を設計して臨床試験を実施したのです。
ところが、その後世界的に大規模に接種が導入されて長い時間が経過してきました。その中で1回目(基礎免疫)+3回目(ブースト)の2回接種でも効果が持続するかもしれないデータが集まったため、新しいシルガード9では新しい接種方法での臨床試験を実施したので、15歳以下には新しい接種方法が適応されました。
世界的にはすでに標準となっている男子のHPVワクチンについてはどうでしょうか?男性がワクチンを接種することで、中咽頭がん、肛門がん、尖圭コンジローマなどの予防が期待できるだけではなく、パートナーとなる女性の子宮頸がんを予防する効果も期待できます。日本でも4価のガーダシルの男子への接種は承認はされているのですが、公費助成がないため、接種費用は全額自己負担となります。ただ、東京都中野区のように、自治体独自の制度として「中野区在住の小学6年生から高校1年生相当の男子のガーダシル接種費用を全額助成」してくれる自治体もあります。
助成が受けられる自治体にお住いの方は、ぜひ接種をしておくことをお勧めします。
さて、日本では、「2013年6月からの積極的勧奨の差し控え期間」があったため、20代までの女性にはHPVワクチンを接種していない人が数多くいます。この方々のために、キャッチアップ接種という制度があります。平成9年度生まれ~平成19年度生まれ(誕生日が1997年4月2日~2008年4月1日)の女性で、過去にHPVワクチンの接種を合計3回受けていない方はキャッチアップ接種の対象です。性体験の有無は問いませんので、接種対象の方はぜひ接種を受けた方が良いです。この制度は令和7(2025)年3月31日までの時限なので、ここまでに3回の接種を終わらせないと、受け損ねた分は自己負担になってしまいます。2025年3月31日までに3回目接種を受けるためには、2024年9月30日までに第1回目の接種を受けておく必要がありますので、お急ぎください。